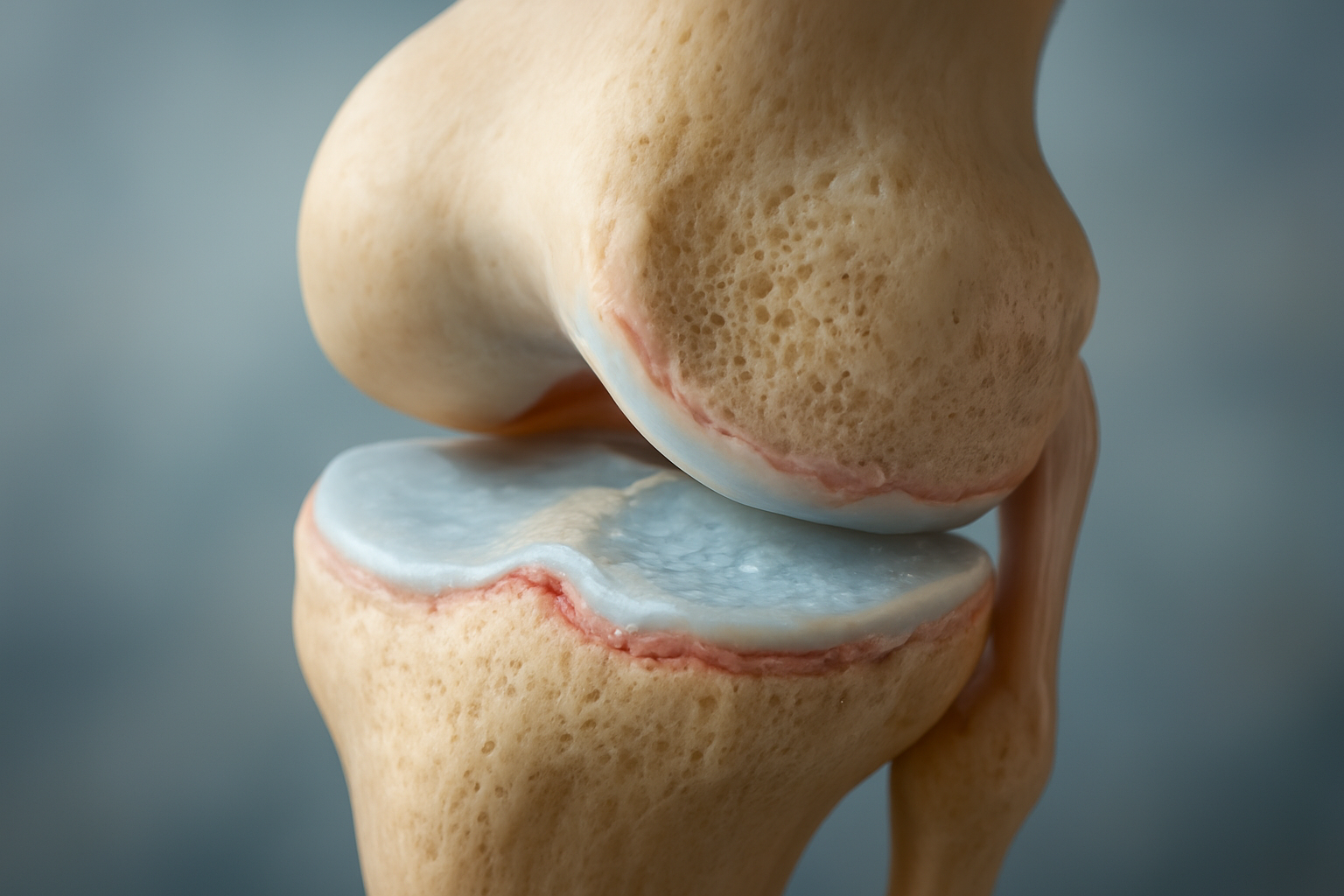
Der menschliche Gelenkknorpel gehört zu den faszinierendsten Geweben unseres Körpers. Obwohl er nur wenige Millimeter dick ist, trägt er tagtäglich enorme Lasten, gleicht Druckspitzen aus und ermöglicht Bewegungen, die mechanisch betrachtet eigentlich unmöglich erscheinen. Dennoch wird Knorpel oft erst dann wahrgenommen, wenn er Probleme verursacht – und genau darin liegt eine der größten Herausforderungen der modernen Knorpelmedizin.
Knorpelabbau wird im allgemeinen Sprachgebrauch häufig mit Abnutzung gleichgesetzt. Der Begriff suggeriert einen linearen, unausweichlichen Prozess, vergleichbar mit dem Verschleiß technischer Bauteile. Diese Vorstellung ist jedoch medizinisch überholt. Gelenkknorpel ist kein passives Material, sondern ein hochaktives Anpassungsgewebe, dessen Zustand maßgeblich von biologischen, mechanischen und systemischen Faktoren beeinflusst wird.
Um Knorpelabbau wirklich zu verstehen, ist es notwendig, sich zunächst mit der besonderen Struktur und Funktionsweise dieses Gewebes auseinanderzusetzen. Erst auf dieser Basis wird nachvollziehbar, warum Knorpel lange „still leidet“, weshalb Beschwerden oft spät auftreten und warum moderne Therapiekonzepte weit über reine Schmerzbehandlung hinausgehen.
Der Aufbau des Gelenkknorpels – mehr als nur eine glatte Oberfläche
Gelenkknorpel besteht überwiegend aus Wasser. Je nach Belastungszustand liegt der Wasseranteil zwischen 70 und 80 Prozent. Dieses Wasser ist jedoch nicht frei beweglich, sondern in eine komplexe Matrix eingebunden, die aus Kollagenfasern, Proteoglykanen und spezialisierten Knorpelzellen – den Chondrozyten – besteht.
Die Kollagenfasern bilden ein fein abgestimmtes Gerüst, das dem Knorpel seine Formstabilität verleiht. Proteoglykane wirken wie molekulare Schwämme: Sie binden Wasser und sorgen dafür, dass der Knorpel unter Druck elastisch nachgibt und anschließend wieder in seine Ausgangsform zurückkehrt. Dieses Zusammenspiel ermöglicht die außergewöhnliche Belastbarkeit des Knorpels.
Entscheidend ist dabei, dass diese Struktur nicht statisch ist. Knorpel reagiert auf Belastung. Bei regelmäßiger, physiologischer Bewegung wird die Matrix gestärkt, die Wasserbindung verbessert und die mechanische Belastbarkeit erhöht. Umgekehrt führen Fehlbelastung, Inaktivität oder chronische Überbeanspruchung zu strukturellen Veränderungen, die den Knorpel anfälliger machen.
Knorpel lebt von Bewegung – und leidet unter falscher Belastung
Ein zentrales Merkmal des Gelenkknorpels ist das Fehlen einer eigenen Blutversorgung. Während Muskeln, Knochen und Sehnen direkt über Blutgefäße mit Sauerstoff und Nährstoffen versorgt werden, ist Knorpel vollständig auf die Gelenkflüssigkeit angewiesen. Diese wird nur dann effektiv „umgewälzt“, wenn das Gelenk bewegt wird.
Bewegung wirkt dabei wie eine Pumpe: Bei Belastung wird Flüssigkeit aus dem Knorpel herausgedrückt, bei Entlastung wieder aufgenommen. Auf diese Weise gelangen Nährstoffe zu den Knorpelzellen und Abbauprodukte werden abtransportiert. Ohne diesen Mechanismus verschlechtert sich der Stoffwechsel des Knorpels – selbst dann, wenn äußerlich keine Beschwerden bestehen.
Gleichzeitig ist Knorpel extrem sensibel gegenüber der Art der Belastung. Gleichmäßige, achsengerechte Bewegung wirkt förderlich. Punktuelle Überlastung hingegen – etwa durch Fehlstellungen, muskuläre Dysbalancen oder instabile Gelenke – führt zu einer ungleichmäßigen Druckverteilung. Bestimmte Areale werden dauerhaft überbeansprucht, andere unterfordert. Genau hier beginnt häufig der schleichende Knorpelabbau.
Warum Knorpelschäden lange keine Symptome verursachen
Ein entscheidender Grund, warum Knorpelabbau so oft spät erkannt wird, liegt in der fehlenden Schmerzinnervation des Knorpels. Knorpel selbst kann keinen Schmerz empfinden. Solange ausschließlich die Knorpeloberfläche betroffen ist, bleibt der Prozess für Betroffene meist unbemerkt.
Erst wenn angrenzende Strukturen reagieren – etwa der darunterliegende Knochen, die Gelenkkapsel oder die Synovialmembran – entstehen Schmerzen, Schwellungen oder Bewegungseinschränkungen. Zu diesem Zeitpunkt liegt häufig bereits ein relevanter struktureller Knorpelschaden vor, der sich über Monate oder Jahre entwickelt hat.
Dieses zeitliche Auseinanderklaffen von strukturellem Schaden und klinischen Symptomen erklärt, warum viele Patientinnen und Patienten berichten, ihre Beschwerden seien „plötzlich“ aufgetreten. Medizinisch betrachtet handelt es sich jedoch fast immer um das Endstadium eines länger bestehenden Ungleichgewichts im Gelenk.
Knorpelabbau ist kein linearer Prozess
Ein weiterer weit verbreiteter Irrtum besteht darin, Knorpelabbau als gleichmäßigen, stetig fortschreitenden Prozess zu betrachten. In Wirklichkeit verläuft die Entwicklung oft schubweise. Phasen relativer Stabilität können sich mit Phasen beschleunigten Abbaus abwechseln.
Solche Beschleunigungen treten häufig nach bestimmten Auslösern auf. Dazu zählen akute Verletzungen, Änderungen der Belastung, Gewichtszunahme oder auch systemische Faktoren wie Entzündungen oder hormonelle Veränderungen. Wird in diesen Phasen nicht gegengesteuert, kann sich der Zustand des Knorpels innerhalb kurzer Zeit deutlich verschlechtern.
Gerade dieser nicht-lineare Verlauf eröffnet jedoch therapeutische Chancen. Wird der Prozess frühzeitig erkannt und gezielt beeinflusst, lassen sich weitere Schäden oft bremsen oder sogar über längere Zeit stabilisieren.
Ursachen des Knorpelabbaus – warum jedes Gelenk seine eigene Geschichte hat
Knorpelabbau entsteht nie aus einem einzelnen Grund. Vielmehr handelt es sich um das Ergebnis eines komplexen Zusammenspiels verschiedener Faktoren, die individuell sehr unterschiedlich ausgeprägt sein können. Zwei Patientinnen mit ähnlichen Beschwerden können völlig unterschiedliche Ursachen haben – und benötigen entsprechend differenzierte Therapiekonzepte.
Mechanische Faktoren: Fehlbelastung statt „normaler Abnutzung“
Mechanische Einflüsse spielen eine zentrale Rolle beim Knorpelabbau. Dabei ist nicht die absolute Belastung entscheidend, sondern deren Verteilung. Ein gesundes Gelenk verteilt Druck gleichmäßig über die Knorpelfläche. Bereits geringe Abweichungen können dieses Gleichgewicht nachhaltig stören.
Achsfehlstellungen wie O- oder X-Beine führen dazu, dass bestimmte Knorpelareale dauerhaft überlastet werden. Auch Instabilitäten nach Bandverletzungen oder Meniskusschäden verändern die Gelenkmechanik. Selbst nach vermeintlich erfolgreicher Behandlung bleibt oft eine subtile Fehlbelastung bestehen, die langfristig den Knorpel schädigt.
Diese mechanischen Veränderungen wirken schleichend. Anfangs kompensiert der Knorpel die erhöhte Belastung, doch mit der Zeit kommt es zu strukturellen Veränderungen in der Matrix. Die Elastizität nimmt ab, Wasserbindung geht verloren und die Belastbarkeit sinkt – ein klassischer Einstieg in den Knorpelabbau.
Muskuläre Dysbalancen als unterschätzter Risikofaktor
Muskulatur übernimmt eine entscheidende Schutzfunktion für das Gelenk. Gut koordinierte Muskelgruppen stabilisieren das Gelenk aktiv und reduzieren Belastungsspitzen. Fehlt diese Stabilisierung, wirken Kräfte direkter auf den Knorpel ein.
Besonders problematisch sind Dysbalancen zwischen stabilisierender Tiefenmuskulatur und oberflächlichen Kraftmuskeln. Diese entstehen häufig durch einseitige Belastung, Bewegungsmangel oder falsches Training. Das Gelenk wirkt äußerlich stabil, ist funktionell jedoch unzureichend abgesichert.
In der modernen Knorpelmedizin spielt daher funktionelles Muskeltraining eine zentrale Rolle – nicht als Fitnessmaßnahme, sondern als gezielte Gelenkschutzstrategie.
Entzündliche Prozesse: Der biologische Verstärker des Knorpelabbaus
Lange galt Arthrose als rein mechanisches Problem. Heute weiß man, dass entzündliche Prozesse eine entscheidende Rolle spielen – selbst dann, wenn keine klassische Entzündung im klinischen Sinne vorliegt.
Chronisch niedriggradige Entzündungen verändern das biochemische Milieu im Gelenk. Enzyme, die Knorpelmatrix abbauen, werden aktiviert, während Reparaturmechanismen gehemmt werden. Mechanische Überlastung und Entzündung verstärken sich gegenseitig und können den Knorpelabbau erheblich beschleunigen.
Gerade hier zeigt sich, warum moderne Therapiekonzepte immer ganzheitlicher werden und nicht mehr ausschließlich auf Schmerzreduktion abzielen.
Systemische Faktoren: Wenn der Körper als Ganzes Einfluss nimmt
Knorpelabbau ist kein isoliertes Gelenkproblem. Übergewicht, Stoffwechselerkrankungen, hormonelle Veränderungen und chronischer Stress beeinflussen die Entzündungsneigung des gesamten Körpers. Fettgewebe produziert entzündungsfördernde Botenstoffe, die auch im Gelenk wirksam werden können.
Auch die Ernährung spielt eine Rolle. Eine dauerhaft entzündungsfördernde Ernährung kann biologische Prozesse verstärken, die den Knorpelabbau begünstigen. Umgekehrt kann eine bewusste Lebensstilgestaltung therapeutische Maßnahmen sinnvoll unterstützen.
Individuelle Diagnostik als Schlüssel zur erfolgreichen Therapie
Angesichts dieser Vielzahl möglicher Einflussfaktoren wird deutlich, warum standardisierte Behandlungsansätze häufig an ihre Grenzen stoßen. Erfolgreiche Knorpeltherapie beginnt mit einer präzisen Analyse der individuellen Ursachen.
Im Knorpelzentrum Wien wird dieser Ansatz konsequent verfolgt. Unter der Leitung von Univ.-Prof. Dr. Stefan Marlovits werden strukturelle Befunde, biomechanische Zusammenhänge und individuelle Belastungsprofile zusammengeführt. Ziel ist es, nicht nur den Schaden zu beschreiben, sondern seine Entstehung zu verstehen.
Moderne Diagnostik – Knorpelschäden erkennen, bevor sie Schmerzen machen
Die größte Herausforderung in der Behandlung von Knorpelschäden liegt nicht in der Therapie selbst, sondern in der rechtzeitigen und präzisen Diagnostik. Wie bereits beschrieben, verursacht Knorpel lange Zeit keine Schmerzen. Genau deshalb bleibt der Abbauprozess häufig unentdeckt, bis angrenzende Strukturen reagieren und klinische Symptome auftreten. Moderne Knorpelmedizin setzt daher immer früher an – nicht erst, wenn der Schaden fortgeschritten ist, sondern bereits dann, wenn funktionelle und biologische Veränderungen erkennbar werden.
Warum klassische Diagnostik oft zu kurz greift
In der Vergangenheit stützte sich die Beurteilung von Gelenkbeschwerden häufig auf konventionelle Röntgenaufnahmen. Diese Methode ist bis heute weit verbreitet, liefert jedoch nur indirekte Informationen über den Knorpelzustand. Da Knorpel selbst im Röntgenbild nicht sichtbar ist, werden Veränderungen erst dann erkennbar, wenn der Gelenkspalt bereits verschmälert ist oder knöcherne Umbauprozesse eingesetzt haben.
Zu diesem Zeitpunkt liegt jedoch meist bereits ein relevanter struktureller Knorpelschadenvor. Frühstadien, in denen der Knorpel seine Elastizität verliert, Wasserbindung reduziert ist oder mikroskopische Matrixveränderungen auftreten, bleiben im Röntgenbild unsichtbar. Das erklärt, warum viele Patientinnen und Patienten trotz unauffälliger Röntgenbefunde deutliche Beschwerden entwickeln – und warum diese Beschwerden häufig lange nicht ernst genommen werden.
Magnetresonanztomographie: Der Blick in die Knorpelstruktur
Die Magnetresonanztomographie (MRT) hat die Knorpeldiagnostik grundlegend verändert. Im Gegensatz zum Röntgen erlaubt sie eine direkte Darstellung des Knorpels und seiner Umgebung. Moderne MRT-Techniken gehen dabei weit über die reine Darstellung der Knorpeldicke hinaus.
Spezielle Sequenzen ermöglichen Rückschlüsse auf die innere Struktur des Knorpels. Veränderungen in der Wasserverteilung, Störungen der Kollagenarchitektur oder frühe degenerative Prozesse können sichtbar gemacht werden, noch bevor oberflächliche Defekte entstehen. Dadurch wird Knorpelabbau nicht nur erkannt, sondern in seinem Stadium differenziert beurteilt.
Besonders wichtig ist dabei die Einordnung der Befunde in den klinischen Kontext. Nicht jede strukturelle Veränderung ist automatisch behandlungsbedürftig, und nicht jeder Schmerz korreliert direkt mit dem sichtbaren Schaden. Moderne Diagnostik bedeutet daher immer auch Interpretation – nicht bloß Bildgebung.
Funktionelle Analyse: Wenn Bilder allein nicht ausreichen
Knorpelschäden entstehen selten isoliert. Sie sind fast immer Ausdruck eines funktionellen Ungleichgewichts im Gelenk. Genau deshalb gewinnt die funktionelle Diagnostik zunehmend an Bedeutung.
Dabei wird analysiert, wie sich ein Gelenk unter Belastung verhält. Bewegungsabläufe, Achsstellungen, muskuläre Führung und Koordination liefern entscheidende Hinweise darauf, warum bestimmte Knorpelareale überlastet werden. Diese Zusammenhänge sind im statischen MRT nicht sichtbar, erklären jedoch oft den Verlauf des Knorpelabbaus.
Gerade bei sportlich aktiven Menschen oder Patientinnen und Patienten nach Verletzungen ist diese funktionelle Betrachtung essenziell. Eine scheinbar gut verheilte Struktur kann funktionell instabil bleiben – mit langfristigen Folgen für den Knorpel.
Arthroskopie: Diagnostik und Therapie zugleich
In ausgewählten Fällen stellt die Arthroskopie weiterhin den diagnostischen Goldstandard dar. Als minimal-invasiver Eingriff erlaubt sie eine direkte Beurteilung der Knorpeloberfläche unter realen Bedingungen. Dabei können selbst kleinste Läsionen erkannt werden, die in der Bildgebung nicht eindeutig darstellbar sind.
Der große Vorteil der Arthroskopie liegt jedoch in der Möglichkeit, Diagnostik und Therapie zu verbinden. Werden behandlungsbedürftige Veränderungen festgestellt, können diese häufig im selben Eingriff adressiert werden. Gleichzeitig liefert die arthroskopische Beurteilung wertvolle Informationen über die Knorpelqualität, die für die weitere Therapieplanung entscheidend sind.
Die Rolle der Expertise: Warum Erfahrung entscheidend ist
Moderne Knorpeldiagnostik ist mehr als Technik. Sie erfordert Erfahrung, interdisziplinäres Denken und ein tiefes Verständnis für die Mechanik des Gelenks. Bildgebende Verfahren liefern Daten – ihre Bedeutung entsteht erst durch korrekte Einordnung.
Im Knorpelzentrum Wien wird dieser Anspruch konsequent umgesetzt. Unter der fachlichen Leitung von Univ.-Prof. Dr. Stefan Marlovits fließen bildgebende Befunde, klinische Untersuchung und funktionelle Analyse zu einem Gesamtbild zusammen. Ziel ist es nicht, isolierte Schäden zu beschreiben, sondern den individuellen Entstehungsmechanismus des Knorpelabbaus zu verstehen.
Frühdiagnose als Wendepunkt im Krankheitsverlauf
Je früher ein Knorpelschaden erkannt wird, desto größer sind die therapeutischen Spielräume. In frühen Stadien lassen sich Belastungsfaktoren korrigieren, entzündliche Prozesse beeinflussen und regenerative Mechanismen aktivieren. Der Fokus liegt dann nicht auf Reparatur, sondern auf Erhalt und Stabilisierung.
Diese Perspektive markiert einen grundlegenden Wandel in der Knorpelmedizin. Knorpelabbau wird nicht länger als unvermeidlicher Endpunkt betrachtet, sondern als dynamischer Prozess, der aktiv beeinflusst werden kann – vorausgesetzt, er wird rechtzeitig erkannt.
Fazit: Knorpel verstehen heißt Gelenke langfristig erhalten
Knorpelschäden haben lange Zeit den Ruf gehabt, ein unumkehrbares Schicksal zu sein – ein schleichender Prozess, der zwangsläufig in chronischen Schmerzen, Funktionseinschränkungen und letztlich im Gelenkersatz endet. Die moderne Medizin zeichnet heute jedoch ein deutlich differenzierteres Bild. Dank eines vertieften Verständnisses der Knorpelbiologie, verbesserter Diagnostik und individualisierter Therapiekonzepte ist Knorpelabbau nicht mehr ausschließlich als Endpunkt, sondern als beeinflussbarer Verlauf zu betrachten.
Entscheidend ist dabei der richtige Zeitpunkt. Wer Knorpelprobleme früh erkennt und ernst nimmt, hat heute deutlich mehr therapeutische Optionen als noch vor wenigen Jahren. Moderne Bildgebung, funktionelle Analyse und klinische Erfahrung ermöglichen es, Knorpelschäden nicht nur zu erkennen, sondern in ihrem Kontext zu verstehen. Dadurch können Überlastungen korrigiert, entzündliche Prozesse gebremst und regenerative Mechanismen gezielt unterstützt werden.
Ebenso wichtig ist der ganzheitliche Blick auf das Gelenk. Knorpel funktioniert nicht isoliert, sondern immer im Zusammenspiel mit Knochen, Bändern, Muskulatur und Bewegungsmustern. Nachhaltige Therapie bedeutet daher nicht nur, den sichtbaren Schaden zu adressieren, sondern die Ursachen zu identifizieren, die zu seiner Entstehung geführt haben. Genau hier liegt der Schlüssel zu langfristigem Gelenkerhalt und stabiler Lebensqualität.
Im Knorpelzentrum Wien wird dieser Ansatz seit Jahren konsequent verfolgt. Unter der Leitung von Univ.-Prof. Dr. Stefan Marlovits fließen modernste Diagnostik, operative wie nicht-operative Therapieverfahren und individuelle Betreuung in ein Gesamtkonzept ein, das nicht auf kurzfristige Symptomlinderung, sondern auf nachhaltige Funktion ausgerichtet ist. Ziel ist es, Patientinnen und Patienten nicht nur zu behandeln, sondern sie auf ihrem Weg zu mehr Beweglichkeit, Belastbarkeit und Sicherheit im Alltag langfristig zu begleiten.
Für Betroffene bedeutet das vor allem eines: Knorpelschäden müssen heute nicht mehr hingenommen werden. Wer Beschwerden ernst nimmt, sich fundiert informiert und frühzeitig spezialisierte Expertise in Anspruch nimmt, kann aktiv Einfluss auf den Verlauf nehmen. Die moderne Knorpelmedizin bietet dafür so viele Möglichkeiten wie nie zuvor – und eröffnet damit realistische Perspektiven für ein bewegliches, aktives Leben trotz Knorpelschaden.